Introdução
O hallux valgo, popularmente conhecido como joanete, é uma das deformidades mais comuns do pé, afetando milhões de pessoas em todo o mundo. Caracteriza-se por um desvio lateral do hálux (dedão do pé) e um desvio medial do primeiro metatarso, resultando em uma proeminência óssea na base do dedão. Essa condição, que pode variar de leve a grave, não é apenas um problema estético, mas frequentemente causa dor significativa e dificuldade no uso de calçados, impactando a qualidade de vida dos indivíduos afetados.
Embora o tratamento conservador seja a primeira linha de abordagem para muitos pacientes, a progressão da deformidade e a persistência dos sintomas podem levar à necessidade de intervenção cirúrgica. A decisão de operar, no entanto, é multifatorial e deve ser cuidadosamente considerada, levando em conta a gravidade da deformidade, o nível de dor, o impacto nas atividades diárias e a falha das terapias não cirúrgicas. Este artigo visa explorar em detalhes o que é o hallux valgo, suas causas, as opções de tratamento disponíveis e, crucialmente, os critérios para determinar o momento ideal para a cirurgia, com base nas evidências científicas mais recentes.
O que é Hallux Valgo?
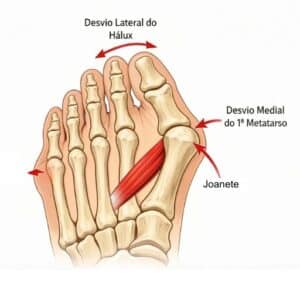
O hallux valgo é uma deformidade complexa que envolve múltiplos componentes do antepé. A principal característica é o desvio lateral do hálux em relação à linha média do corpo, acompanhado por um desvio medial do primeiro metatarso. Essa alteração angular leva à subluxação da articulação metatarsofalângica (MTP) do hálux e à formação de uma proeminência óssea na face medial do pé, conhecida como bunion.
Epidemiologia
Esta condição é notavelmente prevalente, ocorrendo em aproximadamente 23% da população adulta entre 18 e 65 anos. A incidência é significativamente maior em mulheres, com uma proporção que pode chegar a 15:1 em comparação com os homens, afetando até 30% do sexo feminino.
Causas e Fatores de Risco
As causas do hallux valgo são multifatoriais, envolvendo uma combinação de fatores intrínsecos e extrínsecos:
Fatores Intrínsecos:
- Predisposição Genética: Cerca de 70% dos pacientes com hálux valgo possuem histórico familiar da condição, sugerindo um forte componente hereditário [1].
- Frouxidão Ligamentar: A instabilidade da articulação tarsometatarsal (TMT) do primeiro raio pode contribuir para o desenvolvimento da deformidade.
- Anatomia do Metatarso: Variações anatômicas, como um ângulo articular metatarsal distal (DMAA) aumentado ou uma cabeça metatarsal convexa, podem predispor ao hallux valgo.
- Pé Plano (Pes Planus): A presença de pé chato está frequentemente associada à progressão da deformidade [1].
- Condições Médicas: Doenças como artrite reumatoide, síndrome de Marfan e síndrome de Ehlers-Danlos podem aumentar o risco.
Fatores Extrínsecos:
- Calçados Inadequados: O uso frequente de sapatos de salto alto e bico fino é um fator de risco bem estabelecido, pois comprimem o antepé e forçam o hálux para uma posição valgo.
Diagnóstico
O diagnóstico do hallux valgo é primariamente clínico, baseado na observação do desvio do hálux e da proeminência óssea. A avaliação física inclui a análise da amplitude de movimento da articulação MTP, a presença de crepitação e a avaliação de deformidades associadas, como pé plano ou deformidades dos dedos menores.
Radiografias do pé com carga (AP, perfil e oblíquo) são essenciais para quantificar a gravidade da deformidade e auxiliar no planejamento cirúrgico. Parâmetros radiográficos importantes incluem o ângulo do hálux valgo (HVA), que normalmente é inferior a 15°, e o ângulo intermetatarsal (IMA), que idealmente deve ser inferior a 9°.
Opções de Tratamento
O tratamento do hallux valgo pode ser dividido em abordagens não cirúrgicas (conservadoras) e cirúrgicas.
Tratamento Não Cirúrgico (Conservador)
O tratamento conservador é a primeira linha de escolha para a maioria dos pacientes, especialmente aqueles com deformidades leves ou sintomas mínimos. O objetivo é aliviar a dor, retardar a progressão da deformidade e melhorar o conforto. As estratégias incluem :
- Modificação de calçados: A medida mais importante é o uso de sapatos com bico largo e salto baixo, que proporcionam espaço adequado para os dedos e reduzem a pressão sobre o bunion.
- Órteses: Palmilhas personalizadas ou órteses de pé podem ser úteis para corrigir a biomecânica do pé, especialmente em pacientes com pé plano ou metatarsalgia associada.
- Medicação: Anti-inflamatórios não esteroides (AINEs) podem ser prescritos para controlar a dor e a inflamação.
- Fisioterapia: Exercícios específicos podem ajudar a fortalecer os músculos do pé e melhorar a flexibilidade.
Quando Saber a Hora de Operar: Indicações Cirúrgicas
A decisão de submeter-se à cirurgia para correção do hálux valgo é um passo significativo e geralmente é considerada quando o tratamento conservador falha em proporcionar alívio adequado dos sintomas. É fundamental que a indicação cirúrgica seja baseada em critérios claros e não apenas em preocupações estéticas.
As principais indicações para a cirurgia de hallux valgo incluem:
- Dor Persistente e Incapacitante: O sintoma mais comum que leva à cirurgia é a dor crônica na articulação MTP do hálux ou na proeminência do bunion, que interfere significativamente nas atividades diárias, no trabalho e na prática de exercícios, e que não melhora com as medidas conservadoras [1].
- Falha do Tratamento Conservador: A cirurgia é indicada quando o paciente seguiu rigorosamente o tratamento não cirúrgico por um período adequado (geralmente de 6 a 12 meses) e os sintomas persistem ou pioram [1].
- Deformidade Progressiva: Se a deformidade do hálux valgo está progredindo rapidamente, causando dificuldade crescente no uso de calçados ou afetando a função do pé, a cirurgia pode ser recomendada para prevenir complicações futuras [1].
- Metatarsalgia de Transferência: A alteração da biomecânica do pé devido ao hallux valgo pode levar a uma sobrecarga nos metatarsos menores, resultando em dor na planta do pé (metatarsalgia de transferência) e a deformidades nos outros dedos.. A correção do hallux valgo pode aliviar essa condição.
- Deformidades Associadas: Em alguns casos, o hallux valgo pode estar associado a outras deformidades, como dedos em martelo ou calosidades severas, que também podem ser corrigidas cirurgicamente no mesmo procedimento.
É crucial ressaltar que a cirurgia não deve ser realizada apenas por razões estéticas. A principal motivação deve ser o alívio da dor e a melhoria da função do pé.
Técnicas Cirúrgicas Modernas
Existem mais de 100 técnicas cirúrgicas descritas para a correção do hallux valgo, e a escolha da técnica depende da gravidade da deformidade, da anatomia do pé do paciente e da experiência do cirurgião. As técnicas podem ser classificadas em osteotomias (cortes ósseos para realinhar o pé) e procedimentos de partes moles (liberação ou tensionamento de tendões e cápsulas articulares).
Classificação por Gravidade:
- Deformidades Leves (HVA < 30°, IMA < 13°): Geralmente tratadas com osteotomias distais, como a osteotomia de Chevron, que envolve um corte em V na cabeça do metatarso para realinhá-lo.
- Deformidades Moderadas (HVA > 25°, IMA > 13°): Podem exigir osteotomias proximais (na base do metatarso) ou osteotomias de Scarf, que permitem uma correção mais substancial da deformidade.
- Deformidades Graves (HVA > 40°, IMA > 20°): Casos mais complexos podem necessitar de procedimentos como a artrodese da primeira articulação tarsometatarsal (procedimento de Lapidus), que estabiliza a base do metatarso, ou a artrodese da articulação MTP do hálux, especialmente se houver artrite significativa.
Cirurgia Minimamente Invasiva (MIS)
Uma tendência crescente na cirurgia do hallux valgo é a abordagem minimamente invasiva (MIS), que utiliza pequenas incisões e instrumentos especializados para realizar as osteotomias e correções. Essa técnica tem ganhado destaque devido aos seus potenciais benefícios, como menor dor pós-operatória, menor tempo de recuperação e melhores resultados estéticos.
Estudos recentes, como o de Lee et al. (2025), que analisou 493 casos de osteotomia metatarsal transversal distal minimamente invasiva com osteotomia de Akin (MITA), demonstraram resultados promissores. Os pacientes apresentaram melhorias significativas em todos os parâmetros radiográficos e clínicos. O ângulo do hálux valgo (HVA) médio diminuiu de 34.24° para 8.38°, e o ângulo intermetatarsal (IMA) médio reduziu de 12.67° para 5.78°. Além disso, houve uma melhora substancial na dor, com a pontuação média da Escala Visual Analógica (VAS) caindo de 2.91 para 0.20.
As complicações na MIS foram predominantemente menores (Grau 1), sendo a neuropraxia transitória (dormência ou fraqueza temporária) a mais comum, afetando cerca de 6% dos pacientes. Os autores concluíram que a cirurgia MITA representa uma opção cirúrgica viável para a correção do hallux valgo, facilitando uma recuperação funcional acelerada e apresentando excelentes resultados radiográficos.
As diretrizes do NICE (National Institute for Health and Care Excellence) de 2024/2025 também revisaram a literatura sobre cirurgia minimamente invasiva, consolidando sua posição como uma opção eficaz [3]. A quarta geração de osteotomias percutâneas transversas, conforme descrito por Lam et al. (2021/2025), utiliza técnicas avançadas para alcançar a correção da deformidade [4]. Revisões sistemáticas comparando MIS e cirurgia aberta, como a de Kafagi et al. (2025), continuam a fornecer evidências sobre a eficácia e segurança da MIS.
Conclusão
O hallux valgo é uma condição ortopédica comum que pode causar dor e limitação funcional significativas. Embora o tratamento conservador seja sempre a primeira abordagem, a cirurgia torna-se uma opção importante quando os sintomas persistem, a deformidade progride ou a qualidade de vida é comprometida. A decisão de operar deve ser individualizada, baseada na avaliação clínica e radiográfica, e na falha das terapias não cirúrgicas.
Com o avanço das técnicas cirúrgicas, especialmente as minimamente invasivas, os pacientes podem esperar resultados cada vez mais favoráveis, com menor dor pós-operatória e recuperação mais rápida. É fundamental que o paciente discuta todas as opções com um ortopedista especialista em pé e tornozelo para tomar a decisão mais informada e adequada ao seu caso específico, garantindo o melhor caminho para o alívio da dor e o retorno às atividades normais.
Caso ainda tenha dúvidas sobre joanetes, sobre o tratamento cirúrgico e/ou sobre a melhor hora para operar, entre em contato com um Ortopedista Especialista em Pé e Tornozelo e tire todas as dúvidas.